Herzlich willkommen beim diatec weekly,
es gibt immer wieder Themen, die leise und unbemerkt beginnen und sich dann langsam, aber sicher zu einer strukturellen Verschiebung entwickeln. Die niedergelassenen Praxen in Deutschland sind so ein Fall. Noch ist Deutschland ein Praxen-Land, noch kümmern sich mehr als einhunderttausend niedergelassene Ärztinnen und Ärzte – ein Großteil davon in eigener Praxis – um die Gesundheit ihrer Patientinnen und Patienten. Das gilt auch für die diabetologischen Schwerpunktpraxen. Noch tragen sie einen erheblichen Teil der spezialisierten Versorgung, aber dieses Fundament beginnt zu bröckeln. Noch steht das Thema nicht im Zentrum der politischen Debatte – aber worüber reden wir hier eigentlich?
In Deutschland gibt es nach Schätzungen des BVND rund 1.100 diabetologische Schwerpunktpraxen. Das ist keine kleine Zahl und doch erstaunlich überschaubar, wenn man bedenkt, dass sie einen relevanten Teil der komplexeren Diabetesversorgung von geschätzten 9,5 bis 10 Millionen Menschen tragen. Gleichzeitig werden aber nur etwa 10 bis 20 % der Menschen mit Diabetes überhaupt in diesen spezialisierten Strukturen betreut, der Rest bleibt im hausärztlichen System. Das hat über viele Jahre gut funktioniert, weil die Balance gestimmt hat. Doch diese Balance gerät nun ins Wanken. Warum?
Viele der Praxisinhaber stammen aus der Generation der Babyboomer und gehen nach und nach in den Ruhestand. Sie würden ihre Praxen gerne übergeben, finden jedoch häufig keine Nachfolge – auch deshalb, weil in der klinischen Ausbildung kaum noch diabetologische Expertise vermittelt wird. Hinzu kommt, dass die jüngere Ärztegeneration mit einer anderen Erwartungshaltung ins Berufsleben startet: Sie wünscht sich moderne Arbeitsbedingungen und flexible Arbeitszeitmodelle, die eine bessere Vereinbarkeit von Beruf und Familie ermöglichen, nicht zuletzt vor dem Hintergrund eines steigenden Anteils von Ärztinnen. Der Wunsch, im Team zu arbeiten, passt zwar gut zur Diabetologie, gleichzeitig ist der wirtschaftliche Druck hoch und die inzwischen ausufernde Bürokratie kann die Freude an der ärztlichen Tätigkeit spürbar dämpfen. So ist die diabetologische Schwerpunktpraxis zwar noch kein Auslaufmodell, aber längst keine Selbstverständlichkeit mehr.
Und dann gibt es eine zweite Entwicklung, die zunächst gar nichts mit der Diabetologie zu tun hat: die stille Expansion der Medizinischen Versorgungszentren (MVZ). Ende 2024 gab es in Deutschland über 5.000 MVZ, Tendenz steigend. Etwa die Hälfte befindet sich in Trägerschaft von Krankenhäusern, ein wachsender Teil jedoch in anderen, teilweise wenig transparenten Strukturen. Nun ist ein MVZ per se nichts Schlechtes, im Gegenteil: Es kann Kooperationen stärken, Prozesse bündeln und Versorgung stabilisieren. Auch diabetologische Einrichtungen sind teilweise bereits in solchen Strukturen organisiert. Und doch verändern MVZ die Logik des Systems.
Wenn sich die Organisationsformen der Versorgung zunehmend vom freiberuflichen Modell hin zu größeren, oft zentral gesteuerten Einheiten verschieben, stellt sich eine grundlegende Frage: Wer betreibt diese Strukturen eigentlich – und mit welchem Ziel? Die Datenlage ist dünn, aber klar ist, dass Ende 2024 in Deutschland mindestens 54 Private-Equity-geführte (PE) Praxisketten mit rund 2.000 Standorten existierten. Besonders betroffen sind klassische „skalierbare“ Fächer wie Zahnmedizin, Radiologie, Nephrologie oder Augenheilkunde, also Bereiche mit hoher Wirtschaftlichkeit. In einzelnen Regionen lässt sich bereits beobachten, wie schnell sich Strukturen verändern können. In Bayern steckt hinter jedem fünften fachübergreifenden MVZ eine Private-Equity-Gesellschaft, nicht selten mit internationalen Investoren im Hintergrund. Vor wenigen Jahren war es nicht einmal jedes zehnte – das ist also längst kein Randphänomen mehr, sondern ein klarer Trend.
Irritierend bleibt dabei die mangelnde Transparenz. Oft ist nicht klar, wer wirtschaftlich hinter einem MVZ steht. Internationale Beteiligungen sind inzwischen eher die Regel als die Ausnahme. Auch wenn die Diabetologie bislang kein primäres Zielsegment ist, gelten für sie dieselben ökonomischen Rahmenbedingungen wie für andere Fachbereiche: steigender Druck, sinkende Attraktivität der Niederlassung, fehlender Nachwuchs – ein Umfeld, in dem Praxen früher oder später zu Übernahmezielen werden können. Und wer kann es den Inhabern verdenken: Nicht selten erhalten sie ein Angebot, das sie kaum ablehnen können, arbeiten anschließend noch einige Jahre angestellt weiter und gehen dann in einen deutlich entspannteren Ruhestand.
Finanzinvestoren dürfen zwar nicht direkt Arztpraxen erwerben, umgehen dies jedoch über Krankenhäuser als Träger oder über den Erwerb bestehender MVZ-Strukturen, die wiederum Praxen übernehmen. Ziel ist meist, mehrere Einheiten zu konsolidieren, Prozesse zu optimieren und den Wert durch klare Profitorientierung zu steigern, um die Gruppe nach einigen Jahren mit Gewinn weiterzuverkaufen. Die Frage ist nur: An wen dann?
Ob die Versorgung dadurch besser, schlechter oder gleich gut bleibt, lässt sich derzeit schwer beurteilen. Klar ist jedoch: Private-Equity-Investoren arbeiten in der Regel mit einem Zeithorizont von fünf bis sieben Jahren und erwarten Renditen von rund 20 %. Wie sich das mit dem Patientenwohl in Einklang bringen lässt, bleibt zumindest erklärungsbedürftig. Gleichzeitig ist der deutsche Gesundheitsmarkt mit einem Volumen von 538,2 Milliarden Euro auch international hoch attraktiv.
Die zentrale Frage, die wir uns stellen müssen, lautet daher: Wie viel Ökonomie verträgt die Patientenversorgung? Die Zukunft der Diabetologie wird sich nicht nur an Technologie und Leitlinien entscheiden, sondern auch an Struktur, Eigentum und Steuerung der Versorgung. Wir sprechen viel über AID-Systeme, Datenintegration und KI, aber wer diese Versorgung organisiert und verantwortet, rückt erst langsam in den Fokus. Höchste Zeit, diese Frage ins Zentrum der Diskussion zu stellen.
Kommen wir nun zu den Themen der Woche. Es geht um das viel diskutierte Thema Interoperabilität und einen Lösungsansatz im ersten Beitrag, schaut in die aktuellen Entwicklungen bei Minimed nach der Trennung von Medtronic und stellt die aktuelle Landscape von Digital Oxigen vor, die auf eine beeindruckende Weise die Entwicklung bei Diabetes-Technologie zeigt. Auf geht’s!
Interoperabilität ist eines dieser Themen, die immer wieder und selten laut daherkommen. Und doch entscheidet es maßgeblich darüber, ob Digitalisierung im Versorgungsalltag wirklich ankommt. Mit dem amerikanischen Projekt von David Klonoff, San Franzisko, nimmt diese Entwicklung Fahrt auf:
iCoDE und iCode2– die Interoperabilität schreitet voran!
Ein Mensch, der das Feld der Diabetes-Technologie in den letzten Jahrzehnten wirklich vorangebracht hat, ist David Klonoff. Aktuell hat ein von ihm zusammen mit Juan Espinoza geleitetes Konsortium einen Report zur „Integration von Daten vernetzter Diabetesgeräte in die elektronische Gesundheitsakte (iCoDE-2)” publiziert. Ziel dieser Arbeitsgruppe ist seit etwa acht Jahren, ein effizientes Hochladen und die Integration der Daten von CGM-Daten (iCoDE-1) und jetzt auch von „Insulinabgabedaten“ in elektronische Gesundheitsakten (Electronic Health Records, EHR) zu erleichtern.
Jede Trennung ist ein schmerzhafter Prozess, das erfährt Minimed nach der Trennung von seinem Mutterkonzern Medtronic nun. Und wie immer gibt es Gutes und weniger Gutes dabei: Wachstum auf der einen Seite, steigende Verluste auf der anderen. Die Spannung, die sich bei MiniMed nach Abspaltung von Medtronic zeigt, ist gleichzeitig ein strategischer Aufbruch, denn: Neue Glukosesensoren und eine Partnerschaft mit Abbott sollen das Umsatzwachstum bei MiniMed ankurbeln:
MiniMed – Wachstum, Verluste und der Weg in die Eigenständigkeit
MiniMed, die Diabetes-Technologie-Ausgründung von Medtronic, hat für das dritte Quartal des Geschäftsjahres 2026 ein deutliches Umsatzwachstum gemeldet. Mit 790 Millionen US-Dollar lag der Umsatz rund 15 % über dem Vorjahr. Gleichzeitig stieg jedoch der Nettoverlust deutlich auf 119 Millionen US-Dollar – nach 10 Millionen im Vergleichsquartal des Vorjahres.
Bereits zum fünften Mal veröffentlicht Digital Oxygen die Advanced Diabetes Technology Landscape und liefert damit erneut einen umfassenden und strukturierten Überblick über die wichtigsten Akteure im globalen Diabetes-Tech-Markt:
Advanced Diabetes Technology Landscape 2026: Wer gestaltet die Zukunft der Diabetesversorgung?
Ein Gastbeitrag von Thorsten Christann
Die Ausgabe 2026 vereint über 300 Lösungen von rund 235 Unternehmen – von Continuous Glucose Monitoring (CGM) Systemen und Insulinpumpen bis hin zu Automatisierter Insulinabgabe (AID) Software und nicht-invasiver Glukosemessung.
Das Bild der Woche
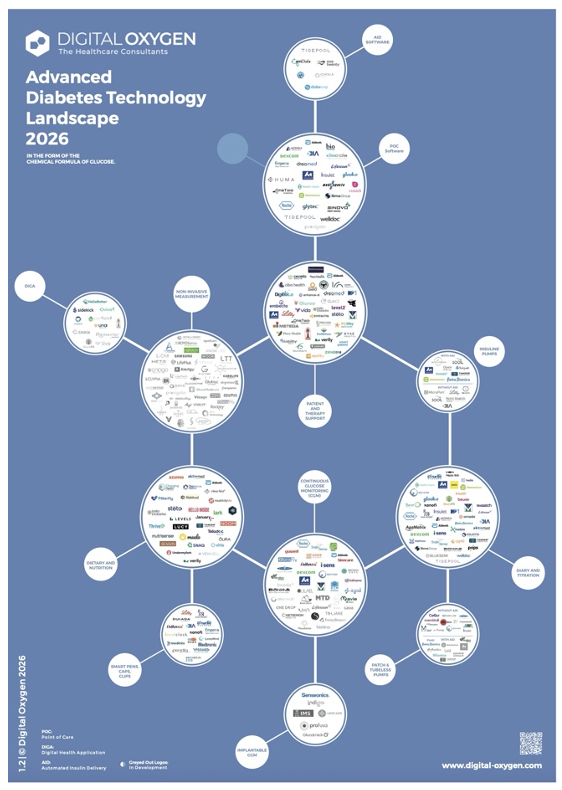
235 Unternehmen mit über 300 Lösungen – das ist die aktuelle Landscape 2026 von Digital Oxygen. Von Continuous Glucose Monitoring (CGM) Systemen über Insulinpumpen bis hin zu Automatisierter Insulinabgabe (AID) Software und nicht-invasiver Glukosemessung zeigt die Landkarte.
***
Zum Schluss noch wie immer das Letzte
KI kann uns nicht nur eine neue Zukunft ermöglichen, sie erzählt uns nun auch die Vergangenheit auf neue Art und Weise. Bisher bestand Archäologie im Wesentlichen aus Fragmenten. Knochen, Pfeilspitzen, Gegenstände des täglichen Haushaltens, sonstiger Kontext, aus dem wir uns die Vergangenheit zusammengereimt haben. Nun aber verbindet KI diese Fragmente zu erzählerischen Bildern, schafft damit zwar keine Wahrheit, aber eine Annäherung an gelebte Realität aus unserer Geschichte. Diese Geschichte wird nicht mehr nur irgendwie rekonstruiert, sie wird simuliert und damit erlebbar.
In Pompeji haben italienische Forscher nun erstmals mithilfe von KI das Aussehen und die letzten Momente eines Opfers des Vesuvausbruchs im Jahr 79 n. Chr. rekonstruiert. Natürlich sprechen die Forscher bewusst von einem „experimentellen Prototyp“, es geht also nicht um eine exakte Rekonstruktion, sondern darum, archäologische Erkenntnisse so zu übersetzen, dass sie für ein breiteres Publikum erfahrbar werden. Anders gesagt: KI kann dabei helfen, die antike Welt eindringlicher zu erzählen. Bleiben wir in Pompeij: Wir wissen, dass dort vor fast zweitausend Jahren der Vesuv ausgebrochen ist. Viele haben die Ruinen besucht und haben gesehen, wie in etwa die Menschen dort gelebt haben und wissen auch, dass der Ausbruch des Vulkans fast alle Bewohner getötet hat.
Mit Hilfe von KI tritt nun der einzelne Mensch in den Vordergrund, nicht als abstrakte Figur, sondern als jemand, der rennt, der hofft, der Angst hat. Der Fund eines Skeletts in der Nekropole von Porta Stabia zeigt dies: Neben dem Mann lag ein großes Gefäß, das er offenbar als Schutz über den Kopf hielt, dazu eine Öllampe und Münzen. Die KI-generierte Darstellung zeigt ihn auf der Flucht, geduckt, unter Steinschlag, mit dem Vesuv im Hintergrund. Wahrscheinlich versuchte er, die Küste zu erreichen, wurde jedoch von vulkanischem Gestein getötet.
KI verändert also nicht nur das, was wir wissen, sondern wie wir Geschichte erleben. Wie immer, wenn es um KI und die Möglichkeiten damit geht, können wir uns nun fragen: Ist das gut oder schlecht? Wenn wir die Vergangenheit nicht nur theoretisch erforschen, sondern sie buchstäblich beginnen zu fühlen? Vielleicht entwickeln wir ein besseres Verständnis unserer Geschichte, vielleicht wird es aber auch nur die nächste Stufe von Hollywood: Seien Sie live dabei, wenn der Vesuv ausbricht. Erleben Sie, wie es ist, wenn Sie um ihr Leben rennen. Wenn Ihnen klar wird, dass Sie keine Chance haben. Und wenn Sie begreifen: Dies sind jetzt keine Schauspieler mehr, dies waren mal echte Menschen, die das in echt erlebt haben.
Das wars mal wieder für die Woche. Und erlauben Sie uns ein Wort in eigener Sache: Wenn Ihnen unsere Texte nicht gefallen, lesen Sie sie einfach nicht. Nun wünschen wir ein schönes und entspanntes Wochenende, bleiben Sie entspannt.
![]()
Dieser Artikel erscheint als Teil des wöchentlichen Letters zu hochaktuellen Entwicklungen im Bereich Diabetes Technologie. Nutzen Sie das nebenstehende Formular um sich für den diatec weekly Newsletter anzumelden!
Mit freundlichen Grüßen
![]()

